La psoriasi è una malattia cronica della pelle di origine non infettiva. Secondo le statistiche, il 3, 7% della popolazione mondiale soffre di psoriasi. La gente chiama la malattia "lichene squamoso".
La psoriasi non dipende dal sesso, non è contagiosa; il più delle volte si sviluppa all'età di 14-27 anni. La malattia è caratterizzata dalla comparsa di squame rosse sotto forma di placca (macchia) ricoperta di squame bianche. Un punto (o più punti) può essere su qualsiasi parte del corpo, ma più spesso in luoghi con pelle sottile e secca: gomiti, ginocchia, parte bassa della schiena, cuoio capelluto.
Le macchie sono di diverse dimensioni e disturbano in modi diversi: in alcuni pazienti si nota solo irritazione cutanea; in altri pazienti sono coinvolte ampie aree della pelle, che è accompagnata da disagio, prurito, dolore, insonnia e diminuzione della qualità della vita.
La psoriasi è una malattia cronica, caratterizzata da periodi di esacerbazioni (eruzioni cutanee) e remissione (attenuazione dei sintomi).
La psoriasi spesso complica la gravidanza.
Cause della psoriasi
La psoriasi è un processo sistemico che coinvolge non solo la pelle, ma l'intero corpo. Le cause della psoriasi non sono completamente comprese, ma si presume che ce ne siano molte: neurogena (dovuta allo stress), ereditaria, infettiva, virale, mista (danno alla pelle con penetrazione di stafilococco in combinazione con uno qualsiasi dei suddetti motivi ), ecc. In questo caso, si attiva l'immunità cellulare e umorale e si innesca un processo autoimmune di danno alle cellule, principalmente alle cellule della pelle (epidermide).
Oltre all'attivazione dell'immunità, il metabolismo è disturbato. La malattia è aggravata da un'eredità gravata. Di conseguenza, il rinnovamento (rigenerazione) delle cellule viene accelerato 3-5 volte: si formano placche psoriasiche sulla pelle.
Senza un trattamento tempestivo, la lesione è aggravata: le macchie della pelle crescono, si spezzano, si deteriorano; le unghie vengono distrutte, le articolazioni sono coinvolte, ecc.
La qualità della vita di un paziente con psoriasi dipende per l'80% da una diagnosi tempestiva e da un trattamento adeguato.
Ancora una volta, elenchiamo i fattori che contribuiscono all'insorgenza della malattia:
- cattiva eredità. Gli scienziati hanno identificato 9 geni che determinano lo sviluppo della malattia, ma la loro interazione non è chiara. È ormai accertato che nel 15% dei casi la psoriasi è ereditata da parenti di 1° e 2° generazione;
- stress, tensione nervosa, depressione. È stato dimostrato che lo stress nel 70% dei casi provoca un'esacerbazione della psoriasi;
- squilibrio ormonale;
- disbiosi;
- disordini metabolici, tossicodipendenza;
- colite e infezioni parassitarie (ascaridi, lamblie, infezioni intestinali, ecc. );
- infezione virale;
- streptoderma; candidosi della pelle;
- allergie.
Sintomi della psoriasi
Nella fase iniziale, le eruzioni cutanee della psoriasi si presentano sotto forma di placche rosse (macchie) con scaglie squamose. La comparsa di una placca cutanea è accompagnata da intenso prurito. Uno strato più denso (cheratinoso) si trova sotto le squame.
Ecco le 6 principali forme di psoriasi; ognuno ha i suoi sintomi:
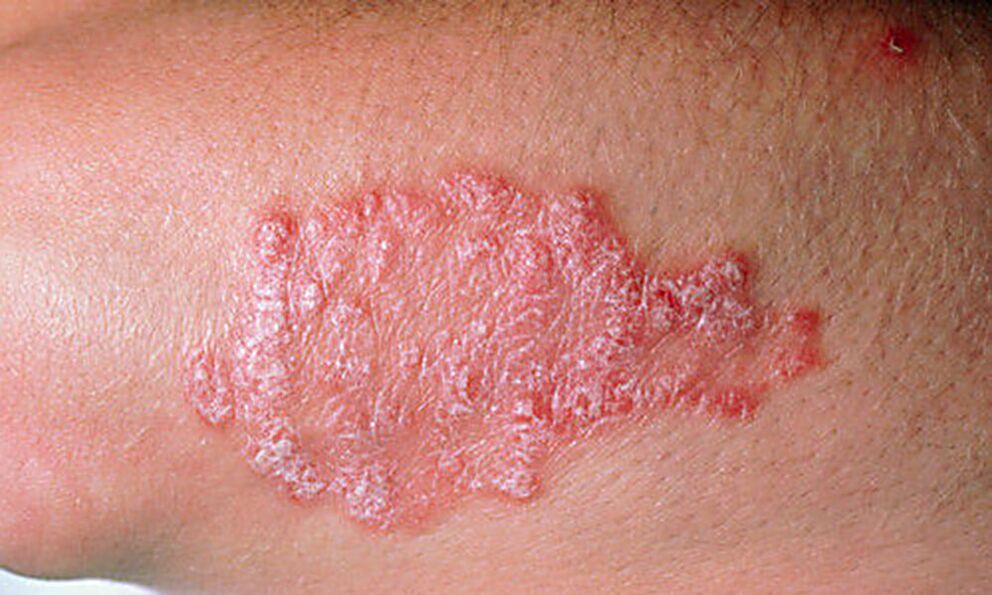
La psoriasi a placche si verifica nell'85% dei pazienti. È caratterizzato da eruzioni cutanee secche, rosa, sollevate sopra la pelle, ricoperte da scaglie argentee. La pelle nelle zone colpite spesso esfolia; in questo luogo rimangono macchie rosse, sanguinanti durante il trauma. Nel 60% dei casi, le placche si fondono in grandi placche.
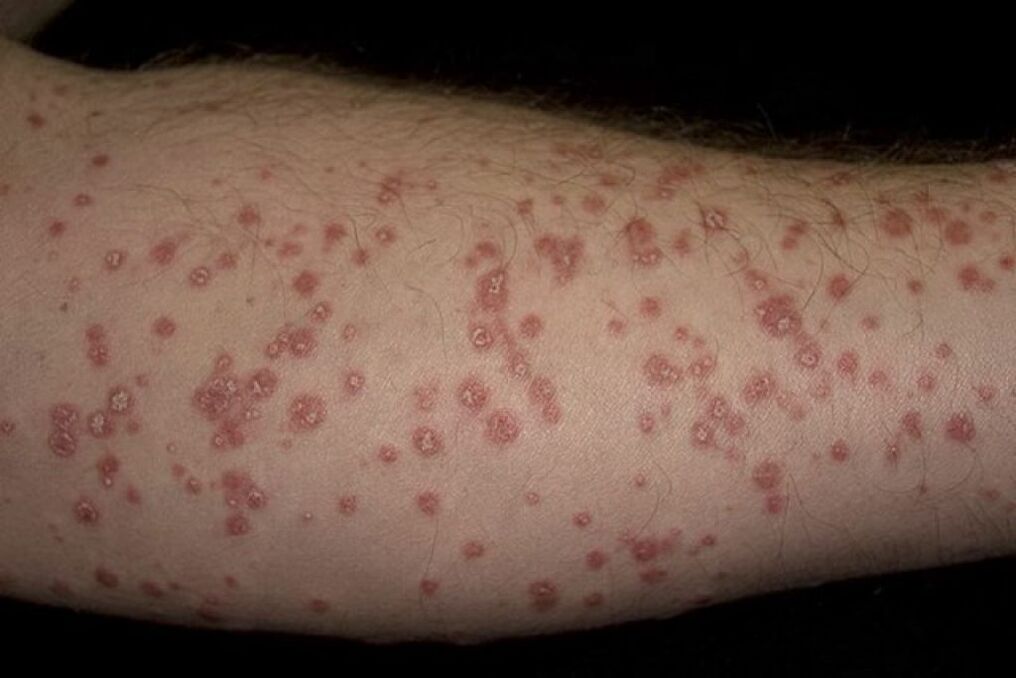
La psoriasi guttata è caratterizzata da molte piccole lesioni secche sotto forma di goccioline rosa sollevate sopra la superficie della pelle. Le eruzioni cutanee sono localizzate sulle cosce, sulle gambe, interessando vaste aree del corpo. Nel 60% dei casi, la psoriasi guttata peggiora dopo l'infezione da streptococco.
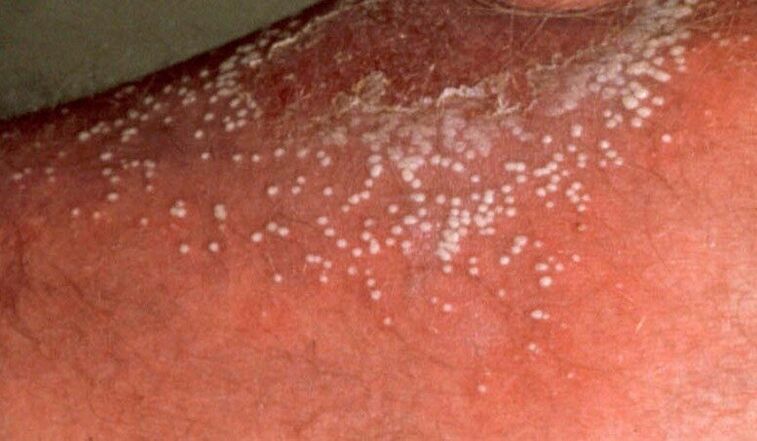
La psoriasi pustolosa può essere riconosciuta da vesciche cutanee piene di liquido chiaro. Le vesciche sono circondate da pelle arrossata ed edematosa. Le gambe e le cosce sono più spesso colpite.
La psoriasi delle superfici flessorie si manifesta sotto forma di macchie rosse lisce e non traballanti, che si trovano nell'area delle pieghe della pelle: la superficie laterale delle cosce, le ascelle e l'area dei genitali esterni. A causa dell'irritazione meccanica (attrito fisiologico), le macchie sono ferite, sanguinano e marciscono.
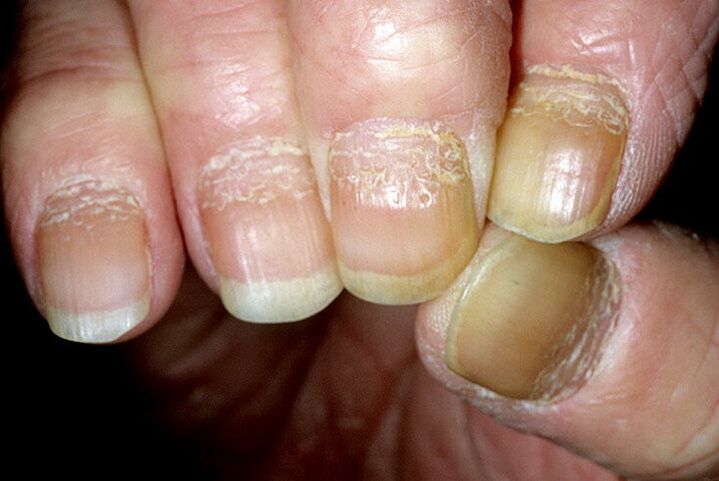
La psoriasi delle unghie si manifesta con scolorimento, comparsa di macchie e linee trasversali sulle unghie. La pelle intorno alla lesione è indurita. Con il progredire della malattia, l'unghia esfolia, si ispessisce e poi si secca o cade.
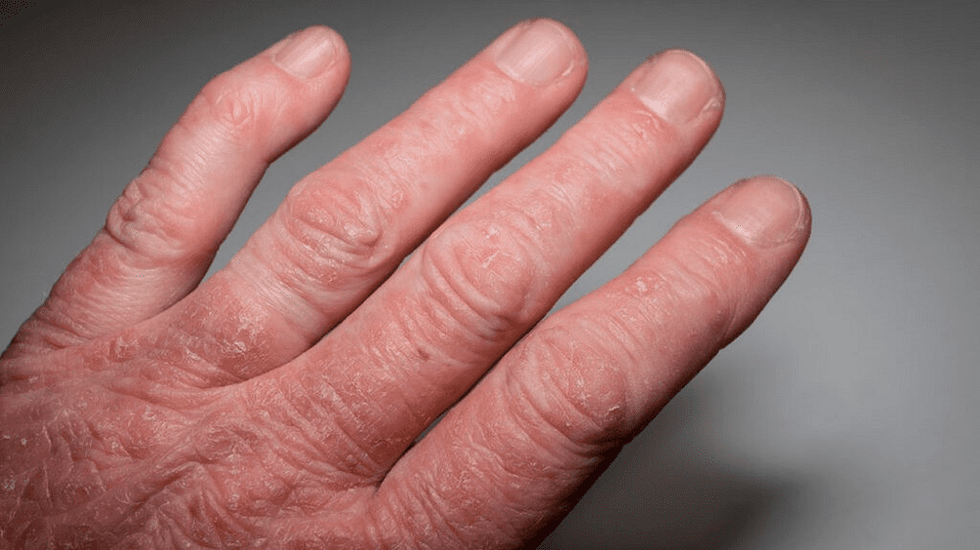
Artrite psoriasica (15% dei casi). Tutte le articolazioni sono interessate, ma più spesso quelle piccole: le falangi delle mani e dei piedi. Le dita diventano come salsicce. La psoriasi delle articolazioni porta a borsite, disabilità di una persona.
Parliamo separatamente delle lesioni della testa e dei gomiti.
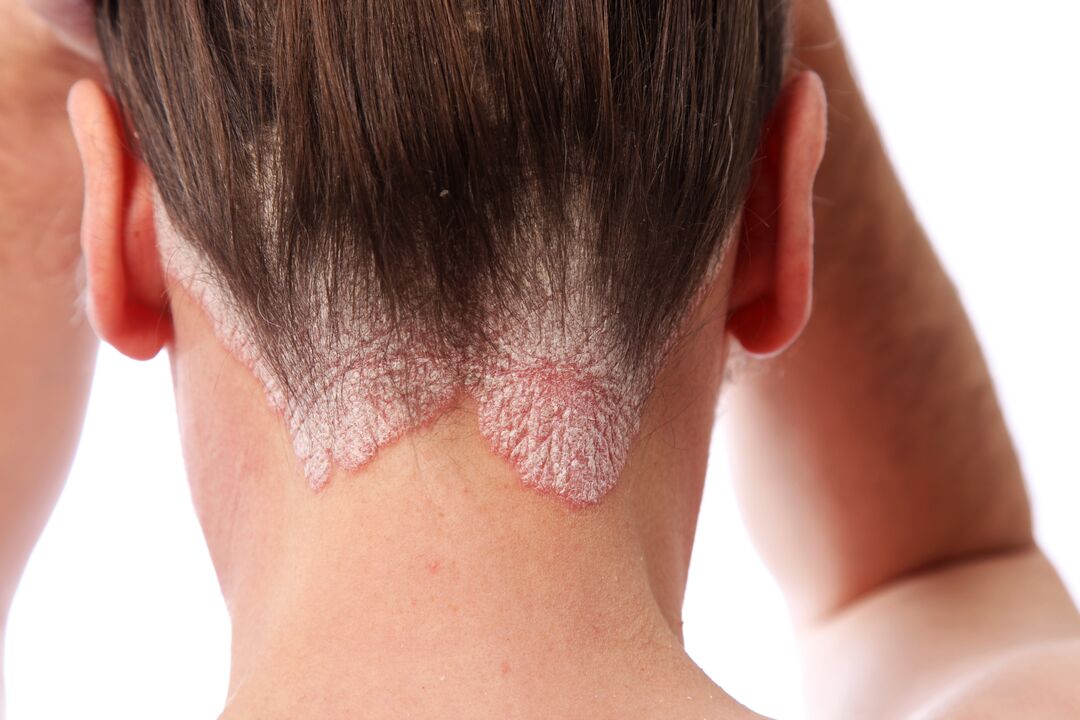
La psoriasi del cuoio capelluto (principalmente il cuoio capelluto) è la forma più comune della malattia. È più comune in giovane età. Si manifesta come macchie rosse squamose che prudono e prudono. Il rossore è quasi sempre evidente, quindi provoca disagio emotivo e porta all'isolamento sociale di una persona.
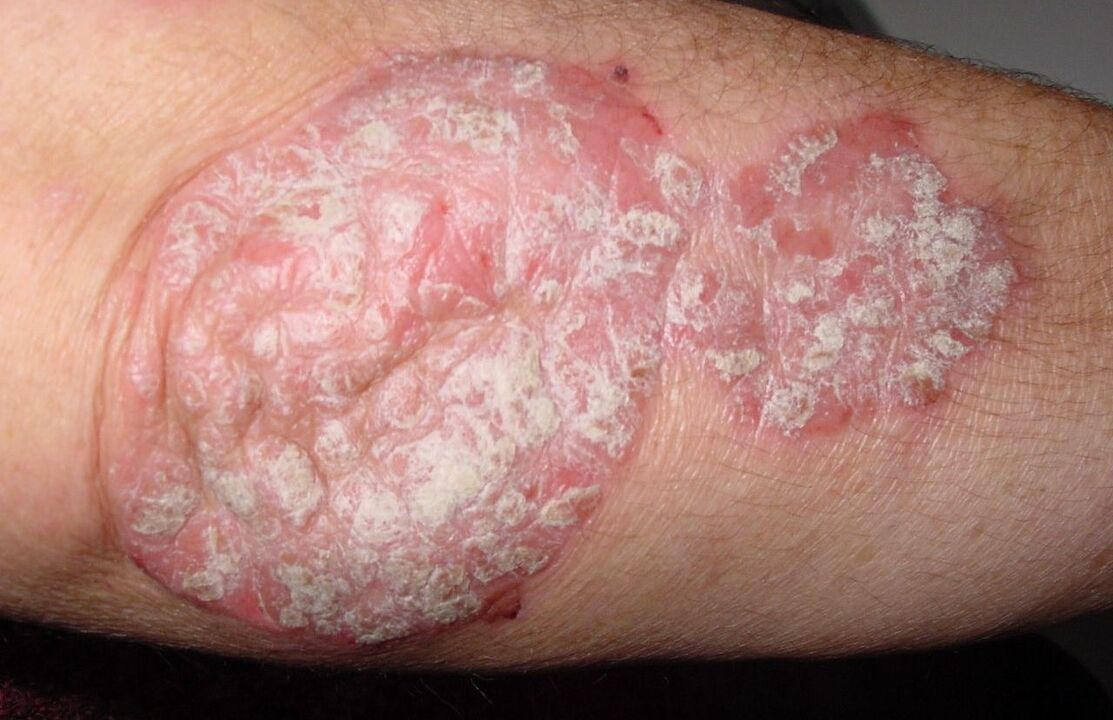
La psoriasi del gomito è una malattia delle persone di mezza età. Si manifesta sotto forma di eruzioni cutanee sulle superfici estensori delle articolazioni del gomito. L'eruzione si diffonde verso l'esterno e si fonde: si forma una grande placca (placca), ricoperta di squame argentee che cadono facilmente. Insieme alle squame, si stacca una sottile pellicola protettiva, esponendo la superficie sanguinante. Nell'80% dei casi, le macchie scompaiono da sole, senza trattamento, ma a volte si addensano (invecchiano) e persistono per anni, provocando lesioni psoriasiche dell'articolazione del gomito.
Diagnostica della psoriasi
La diagnosi e il trattamento della psoriasi vengono effettuati da un dermatovenerologo.
A causa delle caratteristiche lesioni cutanee, la diagnosi di psoriasi è semplice. Come ulteriori test di laboratorio, vengono utilizzati un esame del sangue generale e la determinazione del fattore reumatoide. Per la diagnosi di artrite psoriasica, sono indicati un consulto con un reumatologo e una radiografia delle articolazioni colpite. In rari casi, viene eseguita una biopsia cutanea per la diagnosi differenziale.
La psoriasi dovrebbe essere distinta da malattie della pelle simili: seborrea, lupus, ecc.
Trattamento della psoriasi
La psoriasi è una malattia cronica con periodi di esacerbazione (ricomparsa di eruzioni cutanee) e remissione (scomparsa di eruzioni cutanee). È impossibile guarire dalla psoriasi per sempre. È possibile allungare la remissione e ridurre l'intensità delle esacerbazioni.
Solo nel 40% dei casi è possibile trovare subito un trattamento efficace. A volte ci vogliono mesi e anni. Pertanto, la psoriasi viene curata a casa, ad eccezione di gravi esacerbazioni e complicanze. L'efficacia del trattamento è influenzata dal tipo di psoriasi, età, malattie concomitanti, ecc. Con un lieve grado di psoriasi vengono prescritti preparati topici: unguenti e creme a base di:
- glucocorticosteroidi;
- zinco;
- catrame;
- acido salicilico;
- vitamina D3.
Nei casi gravi di psoriasi (il 25% della superficie della pelle è interessato, danno articolare) e l'inefficacia del trattamento locale, viene prescritta una terapia complessa:
- citostatici che inibiscono la divisione cellulare epidermica;
- immunomodulatori che normalizzano le risposte immunitarie;
- glucocorticosteroidi, che regolano i processi metabolici e riducono l'infiammazione;
- farmaci antinfiammatori non steroidei (per ridurre il prurito della pelle);
- multivitaminici.
Viene prescritta la fisioterapia: irradiazione ultravioletta, crioterapia, plasmaferesi, irudoterapia. Vengono utilizzati anche rimedi popolari: unguenti a base di celidonia e strutto, olmaria e vaselina, cera d'api e strutto. Per normalizzare l'immunità, bevono kvas fatto in casa dall'avena, un infuso di foglie di alloro e un decotto di aneto.
La dieta, specialmente con le esacerbazioni della psoriasi, gioca un ruolo importante. I piatti piccanti e dolci sono esclusi dalla dieta. Fast food e alcol sono vietati. L'alimentazione deve essere equilibrata, ricca di vitamine e minerali.
Per evitare le riacutizzazioni della psoriasi, è necessario migliorare la propria salute, evitare stress, ipotermia e malanni stagionali.
Ecco le semplici regole per prevenire le riacutizzazioni della psoriasi:
- non asciugare eccessivamente la pelle;
- evitare l'esposizione prolungata al sole;
- evitare lesioni alla pelle;
- evitare lo stress;
- non fumare o abusare di alcol.
La psoriasi è contagiosa?
Non c'è un solo caso provato di trasmissione della psoriasi da una persona malata durante i contatti domestici o altri. Pertanto, si ritiene che la psoriasi non sia contagiosa.
Quale medico contattare
Per iniziare un trattamento tempestivo ed evitare la diffusione della psoriasi, consultare un dermatovenerologo. In presenza di artrite psoriasica, è indicata una consultazione con un reumatologo.























